Αίτια Κατάταξη Πρόγνωση Συμπτώματα Πώς γίνεται η διάγνωση; Υπάρχει θεραπεία μεσω της συμβατικής ιατρικής; Ομοιοπαθητική αντιμετώπιση
Σκλήρυνση κατά πλάκας / Πολλαπλή Σκλήρυνση
Η Πολλαπλή Σκλήρυνση (Multiple Sclerosis, MS παλαιότερα γνωστή ως Σκλήρυνση κατά πλάκας, ΣΚΠ) είναι μία χρόνια, φλεγμονώδης, απομυελινωτική ασθένεια, η οποία επηρεάζει το κεντρικό νευρικό σύστημα (ΚΝΣ) το οποίο αποτελείται από τον εγκέφαλο και το νωτιαίο μυελό.
Η ασθένεια προσβάλλει κυρίως νεαρούς ενήλικες, και είναι πιο συχνή στις γυναίκες σε αναλογία περίπου 2:1 με τους άνδρες, και έχει μια επίπτωση στον πληθυσμό από 2-150 άτομα στα 100,000, που εξαρτάται από τη χώρα ή τον συγκεκριμένο πληθυσμό υπό εξέταση.
Η ασθένεια προσβάλλει κυρίως νεαρούς ενήλικες, και είναι πιο συχνή στις γυναίκες σε αναλογία περίπου 2:1 με τους άνδρες, και έχει μια επίπτωση στον πληθυσμό από 2-150 άτομα στα 100,000, που εξαρτάται από τη χώρα ή τον συγκεκριμένο πληθυσμό υπό εξέταση.
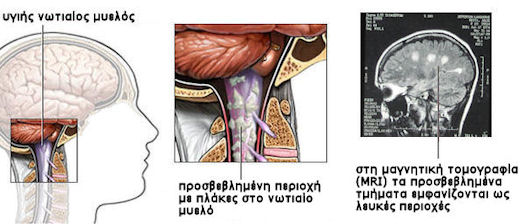
Η Πολλαπλή Σκλήρυνση επηρεάζει τους νευρώνες στην περιοχή του εγκεφάλου και της σπονδυλικής στήλης, που είναι γνωστοί ως «λευκή ουσία». Τα νευρικά κύτταρα αυτά μεταφέρουν τα σήματα μεταξύ των περιοχών «φαιάς ουσίας» του εγκεφάλου, όπου γίνεται η επεξεργασία των πληροφοριών, και στο υπόλοιπο σώμα. Συγκεκριμένα, η Πολλαπλή Σκλήρυνση καταστρέφει τα ολιγοδεντροκύτταρα, τα οποία είναι τα κύτταρα υπεύθυνα για τη δημιουργία και διατήρηση ενός προστατευτικού και μονωτικού στρώματος λιποπρωτεϊνης, το οποίο είναι γνωστό ως στρώμα μυελίνης, το οποίο βοηθάει στη διαβίβαση των νευρικών ώσεων στα νευρικά κύτταρα. Η Πολλαπλή Σκλήρυνση προκαλεί τη λέπτυνση ή την πλήρη απώλεια του στρώματος της μυελίνης, και πιο σπάνια, την αποκοπή των νευρικών αξόνων ή των διακλαδώσεών τους. Οταν η μυελίνη χαθεί, τα νευρικά κύτταρα δεν μπορούν πλέον να μεταφέρουν σωστά τα ηλεκτρικά τους σήματα, και άρα δεν μπορούν να λειτουργήσουν σωστά. Το όνομα «πολλαπλή σκλήρυνση» προέρχεται από τις ουλές (σκληρύνσεις - πιο γνωστές ως πλάκες) που δημιουργούνται στη λευκή ουσία. Η απώλεια της μυελίνης σε αυτές τις περιοχές προκαλεί τα συμπτώματα, τα οποία μπορούν να ποικίλουν σε μεγάλο βαθμό, αναλόγως του ποια περιοχή έχει πληγεί, και ποια είναι τα σήματα που έχουν διακοπεί. Πλέον πιο εξελιγμένες τεχνικές απεικόνισης δείχνουν ότι η ασθένεια προσβάλει και άλλες περιοχές έξω από τις παραπάνω, γεγονός που σημαίνει ότι οποιοδήποτε νευρολογικό σύμπτωμα μπορεί να συνοδεύει την ασθένεια.
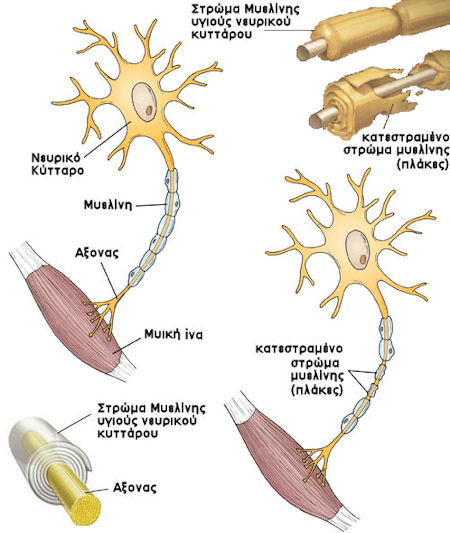
Η πολλαπλή σκλήρυνση μπορεί να έχει διάφορες μορφές, με νέα συμπτώματα να εμφανίζονται είτε σε επεισόδια κρίσεων (υποτροπιάζουσα μορφή) είτε να πληθαίνουν σταδιακά με το χρόνο (προοδευτική μορφή). Οι περισσότεροι ασθενείς αρχικά διαγιγνώσκονται με την υποτροπιάζουσα-επανεμφανίζουσα μορφή, αλλά μετά από μερικά χρόνια αναπτύσσουν τη δευτερογενή-προοδευτική μορφή (SPMS). Μεταξύ των κρίσεων, τα συμπτώματα μπορεί να εξαφανιστούν εντελώς, αλλά μόνιμα νευρολογικά προβλήματα εμφανίζονται, καθώς η ασθένεια εξελίσσεται.
Αίτια
Παρόλο που είναι γνωστά αρκετά στοιχεία από την παθοφυσιολογία της ασθένειας, η αιτία της Σκλήρυνσης κατά πλάκας δεν είναι γνωστή. Θεωρείται πιο πιθανό ότι πρόκειται για μια αυτοάνοση διαταραχή. Ορισμένοι ερευνητές πιστεύουν ότι ίσως πρόκειται μια μεταβολική ασθένεια, ενώ άλλοι ότι προκαλείται από κάποιο ιό.Κατάταξη
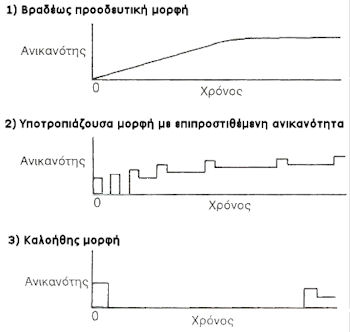
Η νόσος μπορεί να πάρει τις ακόλουθες μορφές
1. Υποτροπιάζουσα μορφή, όπου ένα οξύ επεισόδιο διαρκεί λίγες βδομάδες και ακολουθείται από σχεδόν πλήρη ύφεση ή βελτίωση. Συνήθως, μία οξεία έξαρση κορυφώνεται μετά από μερικές μέρες ή εβδομάδες και ακολουθείται από ύφεση, κατά την οποία τα συμπτώματα και τα αντικειμενικά σημεία βελτιώνονται ή εξαφανίζονται. Η μορφή αυτή, ανταποκρίνεται στην ενδοφλέβια χορήγηση κορτικοστεροειδών που ελαττώνουν ή εξαφανίζουν τα συμπτώματα γρήγορα και έχει λιγότερες πιθανότητες να μην αφήσει υπόλειμμα, τουλάχιστον στα αρχικά επεισόδια.
2. Δευτερογενώς προϊούσα μορφή, όπου η αρχικά υποτροπιάζουσα μορφή, παρουσιάζει ολοένα και συχνότερες εξάρσεις οι οποίες δεν ακολουθούνται από πλήρη βελτίωση, με αποτέλεσμα τη συσσώρευση υπολείμματος και μία πορεία ελαφρώς προοδευτική.
3. Πρωτογενώς προϊούσα μορφή, που αφορά στο 15% των ασθενών και ιδίως αυτούς που εμφανίζουν τη νόσο μετά την ηλικία των 40. Χαρακτηρίζεται από σταθερά προϊούσα συσσώρευση νευρολογικών υπολειμμάτων. Είναι η πιο δύσκολη μορφή διότι ανταποκρίνεται λιγότερο στις διάφορες θεραπείες.
4. Καλοήθης μορφή, που αφορά στο 15% των περιπτώσεων ασθενών με σκλήρυνση κατά πλάκας που δε θα εμφανίσουν κλινικά καινούριο επεισόδιο, αν και η μαγνητική τομογραφία μπορεί να δείχνει εστίες διαφόρου ηλικίας.
Πρόγνωση
Η πρόγνωση (η πορεία εξέλιξης της ασθένειας) εξαρτάται από διάφορους παράγοντες: τη μορφή της ασθένειας, το φύλο, ηλικία, φυλή, τα αρχικά συμπτώματα, και το βαθμό αναπηρίας που το άτομο βιώνει. Το προσδόκιμο επιβίωσης των ασθενών με Σκλήρυνση κατά πλάκας είναι σχεδόν το ίδιο με το υγιή γενικό πληθυσμό. Αυτό οφείλεται κυρίως στις βελτιωμένες μεθόδους που καταπολεμούν την αναπηρία, όπως φυσιοθεραπεία και λογοθεραπεία, καθώς και στην επιτυχή αντιμετώπιση των συχνών επιπλοκών της αναπηρίας, όπως η πνευμονία και οι ουρολοιμώξεις. Παρόλο αυτά, οι μισοί θάνατοι των ασθενών με πολλαπλή σκλήρυνση οφείλονται άμεσα στις επιπλοκές της ασθένειας, ενώ 15% αυτών οφείλονται στις αυτοκτονίες.
Σε όσο νεαρότερη ηλικία εμφανίζεται η σκληρυνση κατά πλάκας, τόσο πιο πολύ καθυστερεί η εξέλιξη της ασθένειας. Οι ασθενείς που είναι μεγαλύτεροι των 50 ετών όταν γίνεται η διάγνωση είναι πιθανότερο ότι θα έχουν μια χρόνια προοδευτική πορεία της ασθένειας, με πιο γρήγορη εξέλιξη της αναπηρίας. Οι ασθενείς που διαγιγνόσκωνται πριν την ηλικία των 35, έχουν την καλύτερη πρόγνωση. Οι γυναίκες γενικά έχουν καλύτερη πρόγνωση από τους άντρες.
Γενικά, υπάρχουν κάποια σχετικά αξιόπιστα κριτήρια που επιτρέπουν μια αδρή εκτίμηση της πρόγνωσης της νόσου. Καλά προγνωστικά σημεία θεωρούνται όταν υπάρχει ελαφρά αναπηρία 5 χρόνια μετά την έναρξη της νόσου, όταν αυτή αρχίζει σε ηλικία άνω των 35 ετών, όταν αναπτυχθεί μόνο ένα σύμπτωμα κατά τη διάρκεια του πρώτου χρόνου, όταν υπάρχει πλήρης υποχώρηση των συμπτωμάτων μετά από το πρώτο οξύ επεισόδιο. Αντίθετα, όταν η πάθηση εμφανίζεται με πολλά συμπτώματα, ιδιαίτερα με παρεγκεφαλιδικά, αταξία, τρόμο ή πυραμιδικά σημεία, η πορεία είναι πιο δύσκολη. Η εκτεταμένη απομυελίνωση στο στέλεχος συνοδεύεται από χειρότερη πρόγνωση.
Ο βαθμός της αναπηρίας διαφέρει ανάμεσα στους ασθενείς με Σλήρυνση κατά πλάκας. Γενικά, ένας στους τρεις ασθενείς θα μπορεί ακόμα να εργάζεται μετά από 15-20 χρόνια. 15% των ασθενών δεν περνούν ποτέ μια δεύτερη υποτροπή, και αυτοί έχουν πολύ μικρή ή καμία αναπηρία μετά από 15 χρόνια. Ο βαθμός της αναπηρίας μετά από πέντε χρόνια, έχει καλή συσχέτιση με την αναπηρία μετά από 15 χρόνια. Αυτό σημαίνει ότι τα δύο τρίτα των ασθενών με ΣΚΠ με χαμηλή αναπηρία μετά από πέντε χρόνια από τη διάγνωση, δεν θα επιδεινωθούν πολύ τα επόμενα δέκα χρόνια. Προς το παρόν δεν υπάρχει κάποιος εργαστηριακός δείκτης που μπορεί να χρησιμοποιηθεί ως προγνωστικός παράγοντας, ή δείκτης ανταπόκρισης στη θεραπεία.
Λιγότερο από 5% των ασθενών με Σκλήρυνση κατά πλάκας έχουν την σοβαρή εξελισσόμενη μορφή, που οδηγεί στο θάνατο μέσα σε 5 χρόνια. Από την άλλη πλευρά, ένα 10-20% των ασθενών έχουν την καλοήθη μορφή της ΣΚΠ, με πολύ αργή ή καμία εξέλιξη της παθολογίας. Οι πιο σύγχρονες μελέτες δείχνουν ότι 7 στους 10 ασθενείς με ΣΚΠ είναι ακόμα ζωντανοί μετά από 25 χρόνια από τη στιγμή της διάγνωσης, συγκρινόμενοι με 9 στα 10 υγιή άτομα παρόμοιας ηλικίας. Γενικά, η ΣΚΠ μικραίνει το προσδόκιμο ζωής κατά 6 χρόνια στις γυναίκες, και κατά 11 χρόνια στους άνδρες. Η αυτοκτονίες είναι ένα σημαντικός παράγοντας θανάτων στην ΣΚΠ, ιδίως σε νεαρούς ασθενείς.
Ο βαθμός της αναπηρίας που θα έχει ένα άτομο μετά από 5 χρόνια από τη στιγμή της διάγνωσης, σε γενικές γραμμές είναι περίπου το 75% της αναμενόμενης αναπηρίας που θα έχει μετά από 10-15 χρόνια. Μια καλοήθης πορεία τα πρώτα 5 χρόνια της ασθένειας, συνήθως υποδηλώνει ότι η ασθένεια δεν θα προκαλέσει μεγάλη αναπηρία.
Συμπτώματα - Κλινική εικόνα
Τα συμπτώματα της Σκλήρυνσης κατά πλάκας προκαλούνται από την απομυελίνωση και τη καταστροφή των αξόνων των νεύρων στο κεντρικό νευρικό σύστημα και περιλαμβάνουν όλα τα συμπτώματα τα οποία μπορεί να εκδηλωθούν από βλάβη του ΚΝΣ. Έτσι, η ποικιλομορφία των κλινικών εκδηλώσεων εξαρτάται από τις περιοχές που κάθε φορά θίγονται. Ακόμα και στο ίδιο άτομο, τα συμπτώματα μπορεί να ποικίλλουν από καιρό σε καιρό. Στατιστικώς όμως, μερικές περιοχές του ΚΝΣ, προσβάλλονται συχνότερα και δίνουν σημεία και συμπτώματα που χαρακτηρίζουν τη σκλήρυνση κατά πλάκας. Τα συχνότερα συμπτώματα αποτελούν οι παραισθησίες ενός ή περισσότερων άκρων, με μουδιάσματα στα άκρα και ιδιαίτερα στα δάκτυλα των χεριών, όπως επίσης του κορμού ή του προσώπου, αστάθεια και μυϊκή αδυναμία με αδεξιότητα ή εύκολη κόπωση ενός ποδιού ή χεριού, διαταραχές της όρασης, όπως έκπτωση της οπτικής οξύτητας ενός οφθαλμού, σκοτώματα ή και πόνος στο ένα μάτι. Μια από τις κλασσικότερες αρχικές εκδηλώσεις (25% του συνόλου των ασθενών) της σκλήρυνσης κατά πλάκας είναι η οπτική νευρίτιδα. Συχνά επίσης συμπτώματα αποτελούν οι παρέσεις των οφθαλμοκινητικών νεύρων με αποτέλεσμα την εμφάνιση διπλωπίας, παροδικές αδυναμίες ή ασυνήθης εύκολη κόπωση ενός άκρου, ήπια αστάθεια, ίλιγγος, διαταραχές ελέγχου των σφικτήρων, διαταραχές κένωσης της κύστης, ανικανότητα, καθώς και ψυχικές διαταραχές (αφασία, ευφορία, άνοια). Σπανιότερα: νευραλγία τριδύμου, πάρεση προσωπικού. Τα συμπτώματα τείνουν να ενισχύονται μετά από έκθεση σε θερμό περιβάλλον, ζεστό λουτρό, και πυρετό.Πώς γίνεται η διάγνωση;
Η πρόβλεψη της πρόγνωσης από το πρώτο επεισόδιο είναι πρακτικά ανέφικτη, καθώς δεν υπάρχει οριστική μέθοδος για τη διάγνωση της ασθένειας. Η διάγνωση βασίζεται στο ιστορικό, στην αντικειμενική εξέταση και στα ευρήματα του ΕΝΥ (αυξημένη γ-σφαιρίνη, ολιγοκλωνικές δέσμες). Η μαγνητική τομογραφία (MRI) εγκεφάλου έχει συνήθως ευρήματα (περικοιλιακές ή/και πολλαπλές εστίες στην λευκή ουσία) και μπορεί να διαγνώσει τις περιοχές που φλεγμαίνουν ή έχουν υποστεί βλάβη στον εγκέφαλο ή στο νωτιαίο μυελό και είναι χαρακτηριστικές στη Σκλήρυνση κατά πλάκας. Τα συμπτώματα μπορεί να μιμηθούν άλλες ασθένειες, και οι ασθενείς συχνά κάνουν χρόνια μέχρι να έχουν μια διάγνωση.Υπάρχει θεραπεία μεσω της συμβατικής ιατρικής;
Όχι. Υπάρχουν διάφορα φάρμακα διαθέσιμα τα οποία μπορούν να επιβραδύνουν την επιδείνωση και να ελαττώσουν τις ώσεις. Δεν υπάρχουν θεραπείες διαθέσιμες που να ανατρέπουν την καταστροφή των ιστών που προκαλείται από τη σκλήρυνση. Για την αντιμετώπιση της νόσου έχουν χρησιμοποιηθεί τα παρακάτω χημικά φάρμακα, όπως κορτικοστεροειδή για τη θεραπεία των εξάρσεων, ιντερφερόνη (Betaferon, Rebif, Avonex, CinnoVex) για την ελάττωση της συχνότητας των υποτροπών, όπως και τα Copaxone (μίγμα πολυπεπτιδίων με δράση στο ανοσοποιητικό σύστημα), Tysabri (μονοκλωνικό αντίσωμα), Novantrone (αντινεοπλασματικός παράγοντας). Η παρηγορητική-συμπτωματική θεραπεία συνήθως γίνεται αναγκαία για την αντιμετώπιση της σπαστικότητας, της κόπωσης, της ατονικής κύστης, κτλ. Επίσης προτείνονται γενικές συμβουλές όπως αρκετός ύπνος, υγιεινή διατροφή, όχι αλκοόλ και όχι νικοτίνη (κάπνισμα).Ομοιοπαθητική αντιμετώπιση της ΣΚΠ
Η ομοιοπαθητική μπορεί να βοηθήσει ορισμένους ασθενείς με Σκλήρυνση κατά πλάκας. Ο βαθμός και ο χρόνος στον οποίο θα ωφεληθεί ένας ασθενής διαφέρει, και εξαρτάται από πολλούς παράγοντες. Η όποια πρόγνωση από ομοιοπαθητικής πλευράς για ένα συγκεκριμένο ασθενή (καλή ή μη-καλή πορεία) μπορεί να γίνει μόνο μετά τη λήψη του πλήρους ιατρικού και ομοιοπαθητικού ιστορικού του. Γενικά μιλώντας, θεωρούμε θετικούς προγνωστικούς παράγοντες τους παρακάτω:Σε βαριές ταχέα εξελισσόμενες μορφές μπορεί να χρειαστούν τα κάθε είδους χημικά φάρμακα σε συνεννόηση με Νευρολόγο για μια πρόσκαιρη βελτίωση-καθυστέρηση της ταχέας εξέλιξης αυτής, μεταθέτοντας την αντιμετώπιση με ομοιοπαθητική των τυχών καταπιέσεων στο εγγύς μέλλον, όταν πλέον ο κίνδυνος θα έχει καταλαγιάσει.
Ο ομοιοπαθητικός είναι πρωτίστως γιατρός, δεν υπάρχει δογματική αντιμετώπιση των ασθενών, και πάνω από όλα προέχει η υγεία του ασθενούς και όχι η οποιαδήποτε θεραπευτική προσέγγιση.
Η ομοιοπαθητική ενισχύει το ανοσοποιητικό σύστημα, το μεταβολισμό, και γενικότερα όλες τις λειτουργίες του οργανισμού. Ατομα στα οποία μόλις έχει εμφανιστεί η νόσος, έχουν πολλές πιθανότητες να ωφεληθούν σε σημαντικό βαθμό με την ομοιοπαθητική.
Βιβλιογραφία - Πηγές
1. Current Medical Diagnosis & Treatment 2006, L. M. Tierney
2. Παθολογία - Κλινικός Οδηγός, J. Braun
3. Η νευρολογία της εφημερίας, Howard L.Weiner
4. Παθολογία - ΔΕΠ τομέα Παθολογίας, Ιατρικής Σχολής Αθηνών
5. Νευρολογία και Νευροχειρουργική Εικονογραφημένη, Lindsay
6. Διάφορες ξενόγλωσσες online πηγές